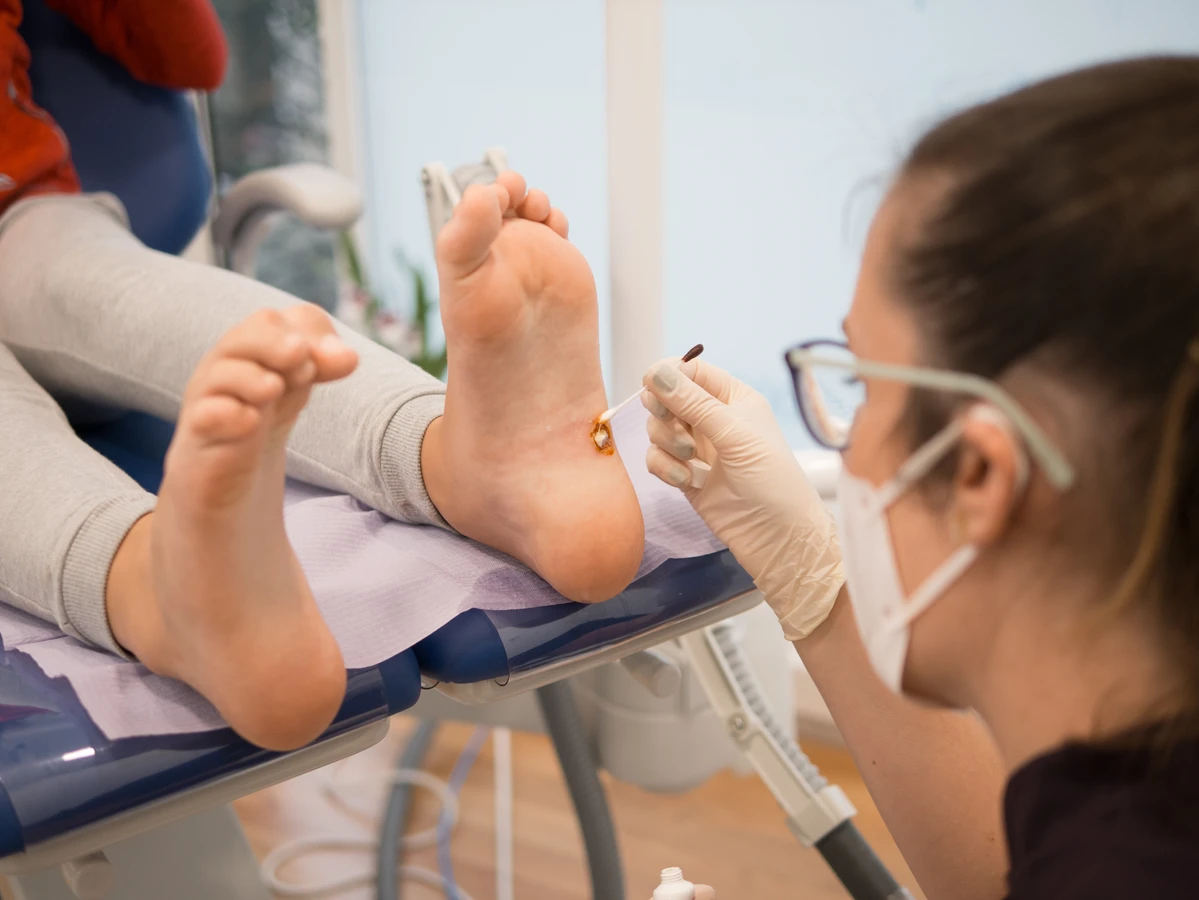
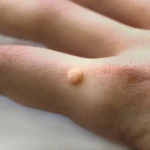
Kurzajki, powszechnie znane jako brodawki, to niegroźne, choć często uciążliwe zmiany skórne, które pojawiają się na ciele w wyniku infekcji wirusowej. Głównym winowajcą jest wirus brodawczaka ludzkiego, czyli Human Papillomavirus (HPV). Ten wszechobecny wirus występuje w wielu odmianach, a niektóre z nich mają predyspozycje do wywoływania właśnie kurzajek. Zakażenie HPV następuje poprzez bezpośredni kontakt ze skórą osoby zakażonej lub kontakt z przedmiotami, na których znajdują się wirusy, takimi jak ręczniki, obuwie czy przybory do pielęgnacji stóp.
Wirus HPV atakuje komórki naskórka, powodując ich nadmierny rozrost i tworzenie charakterystycznych narośli. Okres inkubacji wirusa, czyli czas od momentu zakażenia do pojawienia się widocznych brodawek, może być bardzo zmienny. Zazwyczaj trwa od kilku tygodni do nawet kilku miesięcy. Czasami zdarza się, że układ odpornościowy organizmu jest w stanie samodzielnie zwalczyć wirusa, zanim kurzajki zdążą się pojawić. Jednak w wielu przypadkach wirus pozostaje w skórze i prowadzi do rozwoju zmian.
Warto podkreślić, że wirus HPV jest bardzo powszechny i istnieje ponad 100 jego typów. Nie wszystkie z nich wywołują kurzajki – niektóre typy wirusa HPV są odpowiedzialne za rozwój zmian przednowotworowych i nowotworowych, zwłaszcza raka szyjki macicy, gardła czy odbytu. Dlatego tak ważne jest, aby rozróżniać typy wirusa i rozumieć, że kurzajki są jedynie jednym z objawów infekcji HPV, zazwyczaj wywoływanym przez typy wirusa o niskim potencjale onkogennym.
System odpornościowy odgrywa kluczową rolę w walce z wirusem HPV. Osoby z osłabionym układem immunologicznym, na przykład po przeszczepach narządów, osoby chore na AIDS, czy przyjmujące leki immunosupresyjne, są bardziej narażone na rozwój rozległych i trudnych do leczenia kurzajek. Również dzieci i młodzież, których układ odpornościowy nie jest jeszcze w pełni rozwinięty, częściej borykają się z problemem brodawek.
Główne drogi przenoszenia wirusa odpowiedzialnego za kurzajki
Zrozumienie, jak wirus HPV przenosi się między ludźmi, jest kluczowe w profilaktyce powstawania kurzajek. Najczęstszym sposobem infekcji jest bezpośredni kontakt skóra do skóry z osobą zakażoną. Dzieje się tak często podczas wspólnego korzystania z miejsc publicznych, takich jak baseny, sauny, siłownie, szatnie czy sale gimnastyczne. W wilgotnym i ciepłym środowisku wirusy HPV mogą przetrwać na powierzchniach, a następnie wniknąć do organizmu przez mikrouszkodzenia skóry.
Kolejną istotną drogą przenoszenia jest kontakt pośredni, czyli poprzez wspólne używanie przedmiotów codziennego użytku. Dotyczy to zwłaszcza miejsc, gdzie skóra jest wilgotna lub może być uszkodzona. Przykłady obejmują ręczniki, klapki pod prysznic, narzędzia do pedicure i manicure, a nawet ubrania, jeśli miały kontakt z płynem z pękającej kurzajki.
Szczególną uwagę należy zwrócić na kurzajki zlokalizowane na stopach, znane jako brodawki podeszwowe. Są one bardzo zaraźliwe, ponieważ chodząc, przenosimy wirusa na podłogę, a następnie inne osoby mogą się nim zarazić, nie nosząc odpowiedniego obuwia ochronnego w miejscach publicznych. Wirus HPV doskonale czuje się w wilgotnych i ciepłych warunkach, dlatego miejsca takie jak pływalnie czy wspólne prysznice są idealnym środowiskiem do jego rozwoju i rozprzestrzeniania się.
Warto również wspomnieć o możliwości samoinfekcji. Jeśli osoba ma już kurzajkę, może nieświadomie przenieść wirusa na inne części swojego ciała. Dzieje się tak na przykład podczas drapania brodawki, a następnie dotykania innych obszarów skóry. Ten mechanizm może prowadzić do pojawienia się nowych kurzajek w różnych miejscach na ciele, co utrudnia proces leczenia.
Czynniki sprzyjające pojawieniu się kurzajek u różnych osób
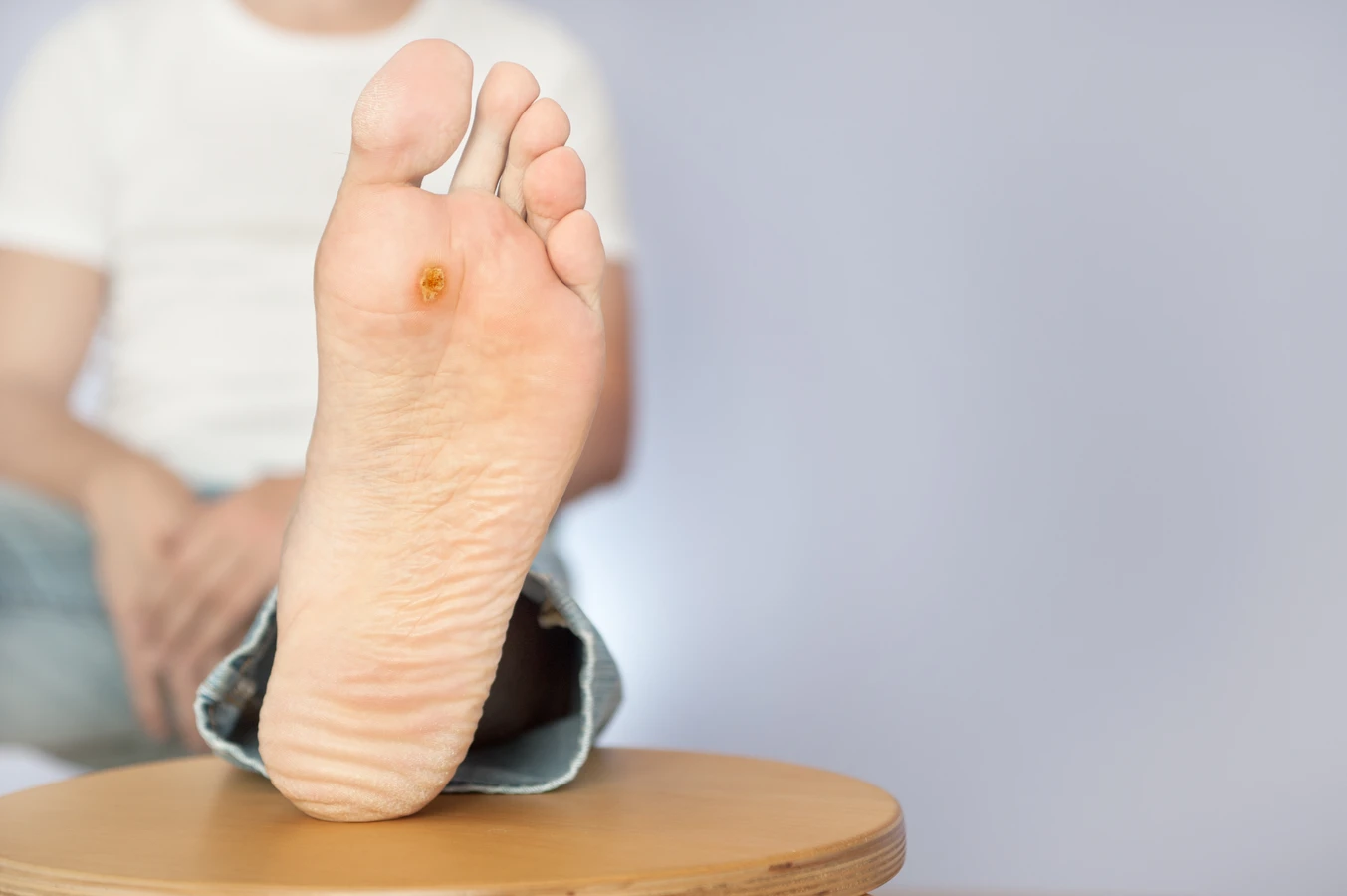
Wiek również odgrywa rolę. Dzieci i młodzież, których układ odpornościowy nie jest jeszcze w pełni ukształtowany, częściej zapadają na infekcje wirusowe, w tym HPV, co prowadzi do częstszego występowania kurzajek w tej grupie wiekowej. Z drugiej strony, osoby starsze również mogą być bardziej podatne z powodu naturalnego osłabienia odporności z wiekiem.
Uszkodzenia skóry stanowią bramę dla wirusa. Nawet drobne skaleczenia, otarcia, pęknięcia naskórka czy maceracja skóry (zmiękczenie i rozpulchnienie spowodowane długotrwałym działaniem wilgoci) ułatwiają wirusowi HPV wniknięcie do organizmu. Dlatego miejsca takie jak dłonie, stopy czy okolice paznokci, które są narażone na mikrourazy, są częstymi miejscami występowania kurzajek.
Wspólne korzystanie z miejsc publicznych o podwyższonej wilgotności, takich jak baseny, sauny, szatnie, jest kolejnym znaczącym czynnikiem ryzyka. Wilgotne środowisko sprzyja przetrwaniu i namnażaniu się wirusa HPV, a brak odpowiedniego obuwia ochronnego zwiększa szansę na bezpośredni kontakt z zakażonymi powierzchniami.
Oto kilka kluczowych czynników sprzyjających pojawieniu się kurzajek:
- Osłabiony układ odpornościowy (choroby, leki immunosupresyjne).
- Wiek (dzieci, młodzież, osoby starsze).
- Mikrouszkodzenia skóry (skaleczenia, otarcia, pęknięcia).
- Wilgotne i ciepłe środowisko (baseny, sauny, szatnie).
- Długotrwałe moczenie skóry (np. w pracy).
- Noszenie nieodpowiedniego obuwia, które nie zapewnia wentylacji.
- Kontakt z osobą zakażoną lub przedmiotami zakażonymi wirusem.
Różne lokalizacje kurzajek i ich specyfika wirusologiczna
Kurzajki mogą pojawiać się na każdej części ciała, jednak ich lokalizacja często wiąże się z konkretnym typem wirusa HPV oraz sposobem, w jaki doszło do zakażenia. Najczęściej spotykane są brodawki na dłoniach i palcach. Te zwykłe kurzajki są zazwyczaj wywoływane przez typy wirusa HPV, które preferują naskórek w tych miejscach. Mogą przybierać postać szorstkich, kopulastych narośli, często z czarnymi kropkami w środku, które są zatkanymi naczyniami krwionośnymi.
Brodawki podeszwowe, zwane również kurzajkami na stopach, to kolejny częsty problem. Pojawiają się na podeszwach stóp, często w miejscach narażonych na ucisk i tarcie. Mogą być bolesne i utrudniać chodzenie. Wirusy HPV, które powodują brodawki podeszwowe, preferują wilgotne środowisko, stąd ich częste występowanie w miejscach takich jak baseny czy szatnie. Czasami brodawki podeszwowe zrastają się w większe skupiska, tworząc tzw. mozaikowe kurzajki.
Kurzajki płaskie, zwykle występujące na twarzy, szyi, dłoniach lub kolanach, mają inny wygląd. Są mniejsze, płaskie i często mają gładką powierzchnię. Mogą być w kolorze skóry lub lekko brązowe. Ich lokalizacja na twarzy sprawia, że bywają szczególnie uciążliwe estetycznie. Zazwyczaj są wywoływane przez specyficzne typy wirusa HPV, które preferują naskórek w tych obszarach.
Brodawki łokciowe i kolanowe, czyli te pojawiające się na stawach, często mają tendencję do mnożenia się. Dzieje się tak dlatego, że w tych miejscach skóra jest często narażona na uszkodzenia i otarcia, co ułatwia wirusowi rozprzestrzenianie się. Dzieci często przenoszą wirusa z jednego miejsca na drugie podczas zabawy, co prowadzi do pojawienia się nowych brodawek.
Warto również wspomnieć o kurzajkach w okolicy intymnej, które są wywoływane przez tzw. wirusy kłykciowe. Są to zazwyczaj inne typy wirusa HPV niż te odpowiedzialne za brodawki na skórze, i wymagają odrębnego podejścia diagnostycznego i terapeutycznego, ponieważ niektóre z nich mają wysoki potencjał onkogenny.
Długoterminowe skutki infekcji wirusem HPV wywołującym kurzajki
Choć kurzajki same w sobie są zazwyczaj zmianami łagodnymi i nie stanowią bezpośredniego zagrożenia dla zdrowia, ich pojawienie się może mieć pewne długoterminowe konsekwencje, głównie związane z perspektywą nawrotów i potencjalnym rozprzestrzenianiem się infekcji. Wirus HPV, który wywołuje kurzajki, może pozostawać w organizmie przez długi czas, nawet po zniknięciu widocznych zmian. Oznacza to, że istnieje ryzyko nawrotu brodawek, nawet po skutecznym leczeniu.
Częste nawroty kurzajek mogą być frustrujące i prowadzić do obniżenia jakości życia. Osoby, które często borykają się z tym problemem, mogą odczuwać dyskomfort psychiczny, wstyd, a także fizyczne dolegliwości, zwłaszcza jeśli kurzajki są zlokalizowane w miejscach narażonych na ucisk czy tarcie, jak stopy. Przewlekłe kurzajki mogą wymagać wielokrotnych terapii, co bywa kosztowne i czasochłonne.
Kolejną długoterminową konsekwencją jest ryzyko przeniesienia wirusa na inne osoby. Kurzajki są wysoce zaraźliwe, a osoby zakażone mogą nieświadomie rozprzestrzeniać wirusa HPV wśród rodziny, przyjaciół czy w miejscach publicznych. Szczególnie narażone są dzieci, które mogą nie zdawać sobie sprawy z ryzyka i często dzielą się zabawkami czy przedmiotami osobistymi. Zapobieganie rozprzestrzenianiu się wirusa poprzez odpowiednią higienę i unikanie wspólnego korzystania z niektórych przedmiotów jest kluczowe.
Warto również pamiętać, że choć wirusy HPV wywołujące kurzajki zazwyczaj należą do grupy o niskim potencjale onkogennym, w rzadkich przypadkach mogą współistnieć z typami wirusa o wyższym ryzyku. Dlatego, mimo że same kurzajki nie są groźne, w przypadku niepokojących zmian skórnych, zwłaszcza o nietypowym wyglądzie lub szybkim wzroście, zawsze warto skonsultować się z lekarzem dermatologiem, który może ocenić sytuację i ewentualnie zlecić dalszą diagnostykę.
Wreszcie, długotrwała obecność wirusa HPV w organizmie może wpływać na ogólną kondycję skóry. U niektórych osób mogą pojawić się nowe, trudne do leczenia brodawki, a także zwiększyć się podatność na inne infekcje wirusowe skóry. Regularne badania profilaktyczne i dbanie o silny układ odpornościowy są ważnymi elementami zapobiegania długoterminowym skutkom infekcji HPV.
Kiedy warto udać się do lekarza w sprawie kurzajek?
Chociaż większość kurzajek można leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza dermatologa jest absolutnie wskazana. Przede wszystkim, jeśli samodzielne próby leczenia nie przynoszą rezultatów po kilku tygodniach, a kurzajki utrzymują się lub powiększają, należy zasięgnąć porady specjalisty. Lekarz będzie w stanie dobrać odpowiednią, często bardziej skuteczną metodę leczenia, dopasowaną do rodzaju i lokalizacji brodawki.
Szczególną uwagę należy zwrócić na kurzajki zlokalizowane w miejscach wrażliwych lub trudnych do samodzielnego leczenia. Dotyczy to zwłaszcza brodawek na twarzy, w okolicy narządów płciowych, na błonach śluzowych lub pod paznokciami. W tych przypadkach samodzielne próby usunięcia mogą prowadzić do blizn, infekcji lub trwałego uszkodzenia tkanki. Lekarz posiada odpowiednie narzędzia i wiedzę, aby bezpiecznie przeprowadzić zabieg.
Ważnym sygnałem alarmowym jest również zmiana wyglądu kurzajki. Jeśli brodawka zaczyna krwawić, swędzieć, zmienia kolor, staje się bolesna lub jej powierzchnia jest nierówna i nieregularna, może to sugerować coś więcej niż zwykłą infekcję HPV. W takich przypadkach lekarz powinien ocenić, czy nie mamy do czynienia ze zmianą nowotworową lub inną, poważniejszą chorobą skóry. Szczególnie niepokojące są kurzajki, które szybko rosną lub pojawiają się w dużej liczbie w krótkim czasie.
Należy również skonsultować się z lekarzem, jeśli mamy osłabiony układ odpornościowy. Osoby z chorobami autoimmunologicznymi, po przeszczepach narządów, przyjmujące leki immunosupresyjne, lub cierpiące na AIDS, są bardziej narażone na rozległe i trudne do leczenia infekcje HPV. W ich przypadku leczenie kurzajek wymaga często specjalistycznego podejścia i ścisłej kontroli lekarskiej.
Ostatecznie, jeśli mamy jakiekolwiek wątpliwości dotyczące naszych kurzajek, ich pochodzenia lub sposobu leczenia, zawsze lepiej skonsultować się z lekarzem dermatologiem. Profesjonalna diagnoza i porada są kluczowe dla skutecznego i bezpiecznego pozbycia się brodawek oraz zapobiegania potencjalnym powikłaniom.
„`