Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który może dotknąć osoby w każdym wieku. Ich pojawienie się często budzi niepokój i pytania o przyczyny. Zrozumienie, skąd się biorą kurzajki, jest kluczowe do podjęcia odpowiednich kroków w celu ich leczenia i zapobiegania nawrotom. Te nieestetyczne zmiany skórne wywoływane są przez wirusy, a konkretnie przez wiriony brodawczaka ludzkiego (HPV). Wirus ten jest niezwykle rozpowszechniony w środowisku i istnieje wiele jego typów, z których niektóre są bardziej predysponowane do wywoływania brodawek na różnych częściach ciała. Zakażenie wirusem HPV zazwyczaj następuje poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez dotykanie zanieczyszczonych przedmiotów i powierzchni.
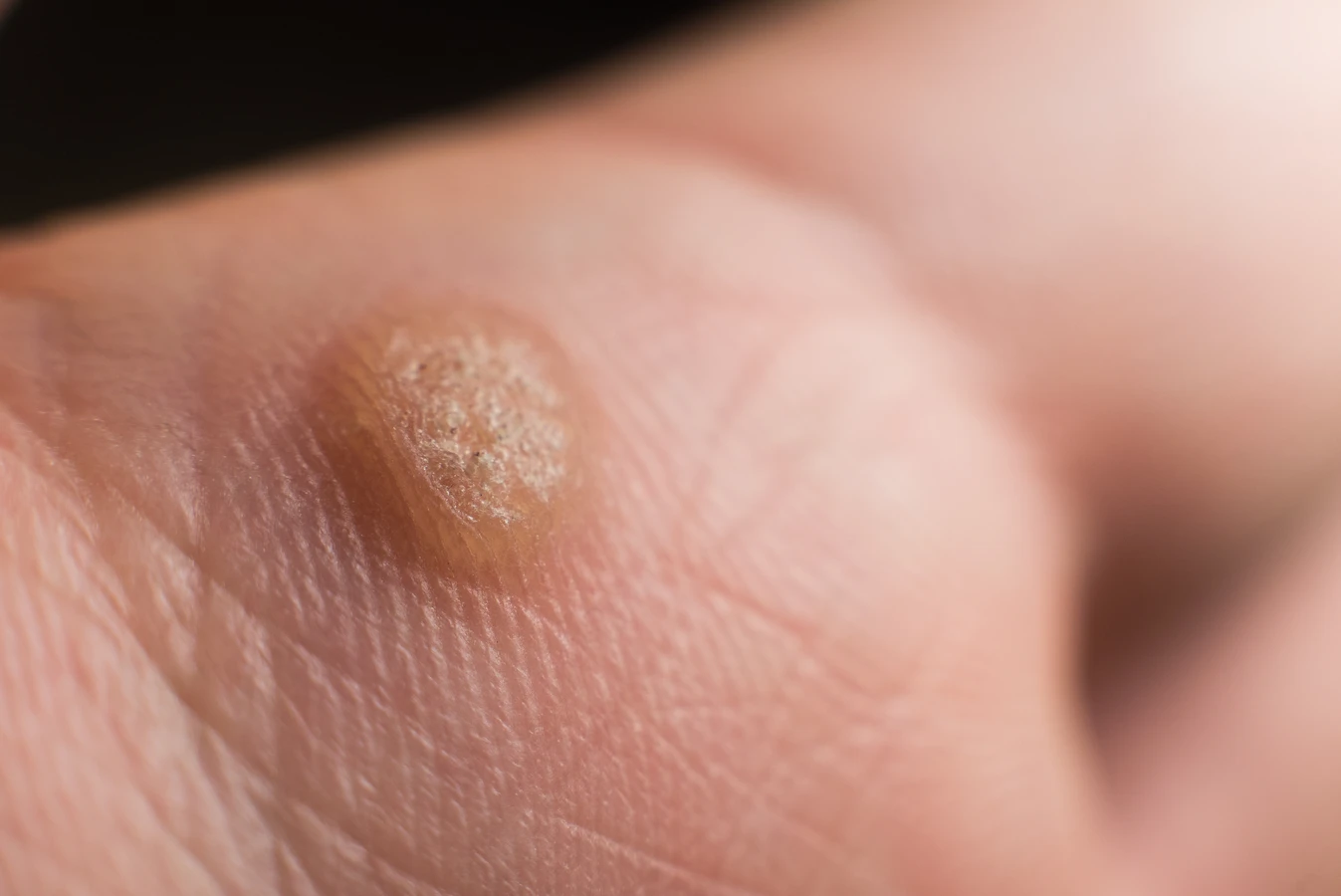
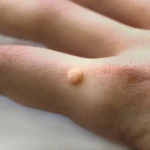
Rozpoznanie kurzajek nie jest zazwyczaj trudne, choć czasami mogą być mylone z innymi zmianami skórnymi. Charakteryzują się one zgrubiałą, szorstką powierzchnią, często o nierównym, kalafiorowatym kształcie. Mogą mieć różne rozmiary – od drobnych, ledwo widocznych zmian, po większe, skupione grupy. Lokalizacja kurzajek jest również zróżnicowana. Najczęściej pojawiają się na dłoniach i palcach, ale mogą wystąpić również na stopach (brodawki podeszwowe), łokciach, kolanach, a nawet na twarzy. Kolor kurzajek zwykle nie odbiega znacząco od koloru otaczającej skóry, choć mogą przybierać odcień lekko brązowy lub szary. Ważne jest, aby odróżnić kurzajki od pieprzyków czy znamion, które mają inny charakter i często wymagają konsultacji lekarskiej w celu oceny ich potencjalnej złośliwości.
W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze warto skonsultować się z lekarzem dermatologiem. Profesjonalna diagnoza pozwoli na pewne rozpoznanie kurzajki i wykluczenie innych schorzeń. Dermatolog może również ocenić stopień zaawansowania infekcji i zaproponować najskuteczniejszą metodę leczenia. Pamiętajmy, że szybkie rozpoznanie i podjęcie działań zwiększa szanse na skuteczne pozbycie się problemu i minimalizuje ryzyko rozprzestrzeniania się wirusa na inne części ciała lub na inne osoby.
Wirus brodawczaka ludzkiego przyczyny powstawania kurzajek na ciele
Główną i fundamentalną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego, powszechnie znanym jako HPV. Ten wirus posiada ponad sto różnych typów, a niektóre z nich są odpowiedzialne za rozwój brodawek na skórze. Wirus ten jest bardzo zaraźliwy i szeroko rozpowszechniony w populacji ludzkiej. Zakażenie następuje najczęściej drogą kontaktową. Oznacza to, że do zainfekowania dochodzi poprzez bezpośredni kontakt skóra do skóry z osobą zakażoną, która ma aktywne zmiany w postaci kurzajek. Wirus może również przenosić się pośrednio, poprzez dotykanie przedmiotów i powierzchni, które miały kontakt z zainfekowaną skórą.
Szczególnie sprzyjającym środowiskiem dla przenoszenia się wirusa HPV są miejsca o podwyższonej wilgotności i dużej liczbie ludzi, takie jak baseny, sauny, siłownie, czy szatnie. Wszędzie tam, gdzie istnieje ryzyko kontaktu stóp z zakażonymi powierzchniami, może dojść do infekcji. Wirus wnika do naskórka poprzez drobne uszkodzenia skóry, zranienia, otarcia czy pęknięcia. Nawet niewielkie, niezauważalne gołym okiem mikrouszkodzenia mogą stanowić bramę dla wirusa. Po wniknięciu do komórek naskórka, wirus HPV namnaża się, prowadząc do nieprawidłowego wzrostu komórek i tworzenia się charakterystycznych zmian, czyli kurzajek.
Czynniki, które mogą zwiększać ryzyko zakażenia i rozwoju kurzajek, obejmują osłabiony układ odpornościowy. Osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, czy po prostu w okresach obniżonej odporności (np. po przeziębieniu), są bardziej podatne na infekcje wirusowe, w tym na HPV. Również wiek odgrywa pewną rolę – dzieci i młodzież częściej borykają się z kurzajkami, co może wynikać z ich większej ekspozycji na wirusa oraz z faktu, że ich układ odpornościowy może być jeszcze niedojrzały do skutecznej walki z patogenem. Ważne jest, aby pamiętać, że posiadanie kurzajek nie świadczy o złej higienie, a jest wynikiem kontaktu z wirusem.
Skąd się biorą kurzajki u dzieci i jak chronić najmłodszych
Szczególnym miejscem, gdzie wirus HPV lubi się rozwijać, są mokre i ciepłe środowiska. Dlatego też baseny, aquaparki, czy nawet wilgotne łazienki mogą być potencjalnym źródłem infekcji. Dzieci często biegają boso w takich miejscach, co ułatwia wirusowi wniknięcie do naskórka przez drobne zadrapania czy otarcia, które u aktywnych dzieci zdarzają się nierzadko. Układ odpornościowy dziecka, choć sprawnie się rozwija, może nie być jeszcze w pełni wykształcony do skutecznego zwalczania wszystkich typów wirusów HPV, co sprawia, że są one bardziej podatne na rozwój kurzajek w porównaniu do dorosłych.
Ochrona dzieci przed kurzajkami wymaga świadomego podejścia ze strony rodziców. Kluczowe jest edukowanie dzieci na temat higieny osobistej i unikania dzielenia się przedmiotami, które mogą mieć kontakt ze skórą, takimi jak ręczniki czy obuwie. Podczas wizyt w miejscach publicznych, zwłaszcza na basenach i w innych obiektach użyteczności publicznej, warto zachęcać dzieci do noszenia klapek lub specjalnych sandałów, aby zminimalizować kontakt stóp z potencjalnie zakażonymi powierzchniami. Regularne obserwowanie skóry dziecka i szybkie reagowanie na pojawienie się podejrzanych zmian jest również bardzo ważne. W przypadku stwierdzenia kurzajki, nie należy jej samodzielnie wycinać ani usuwać w domowy sposób, gdyż może to prowadzić do powikłań i rozprzestrzeniania infekcji. Najlepszym rozwiązaniem jest konsultacja z pediatrą lub dermatologiem, który zaleci odpowiednią metodę leczenia.
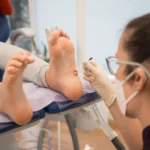
Skąd się biorą kurzajki na stopach i dlaczego są tak uciążliwe
Kurzajki na stopach, często nazywane brodawkami podeszwowymi, pojawiają się z tej samej przyczyny co inne typy kurzajek – infekcji wirusem brodawczaka ludzkiego (HPV). Jednak specyficzne warunki panujące na stopach sprawiają, że te zmiany skórne mogą być szczególnie uciążliwe i trudniejsze do zwalczenia. Wirus HPV wnika do skóry stóp zazwyczaj poprzez mikrouszkodzenia, zadrapania czy pęknięcia naskórka. Miejsca takie jak podłogi w szatniach, prysznicach na basenach, czy ogólnie miejsca publiczne, gdzie wiele osób chodzi boso, są idealnym siedliskiem dla tego wirusa.
Uciążliwość kurzajek na stopach wynika przede wszystkim z ich lokalizacji i mechaniki chodzenia. W przeciwieństwie do kurzajek na dłoniach, które są łatwiej dostępne i mniej narażone na nacisk, brodawki podeszwowe znajdują się na obszarach, które stale podlegają obciążeniu i tarciu podczas chodzenia. Ten nacisk często powoduje, że kurzajka wrasta do wewnątrz skóry, zamiast rosnąć na zewnątrz, co czyni ją bardziej bolesną. Nacisk ciężaru ciała na kurzajkę może powodować uczucie dyskomfortu, a nawet silnego bólu przy chodzeniu, co może prowadzić do zmiany sposobu poruszania się, aby unikać nacisku na bolesne miejsce.
Dodatkowo, wilgotne środowisko obuwia i skarpet stwarza idealne warunki do namnażania się wirusa HPV i rozwoju brodawki. Ciągłe pocenie się stóp może sprzyjać utrzymywaniu się wilgoci, która ułatwia wirusowi przetrwanie i infekowanie kolejnych komórek skóry. Brodawki podeszwowe często przyjmują formę mozaiki, czyli skupisk kilku mniejszych brodawek, które zrastają się ze sobą, tworząc większą, nieprzyjemną w dotyku i bolesną zmianę. Charakterystyczne dla brodawek podeszwowych jest również to, że mogą być pokryte zrogowaciałą skórą, pod którą znajdują się małe, czarne punkciki – są to zatkane naczynia krwionośne, które są wskaźnikiem obecności wirusa. Ze względu na ból i potencjalne trudności w leczeniu, kurzajki na stopach często wymagają interwencji lekarza.
Jakie są sposoby leczenia kurzajek skąd się biorą i jak im zapobiegać
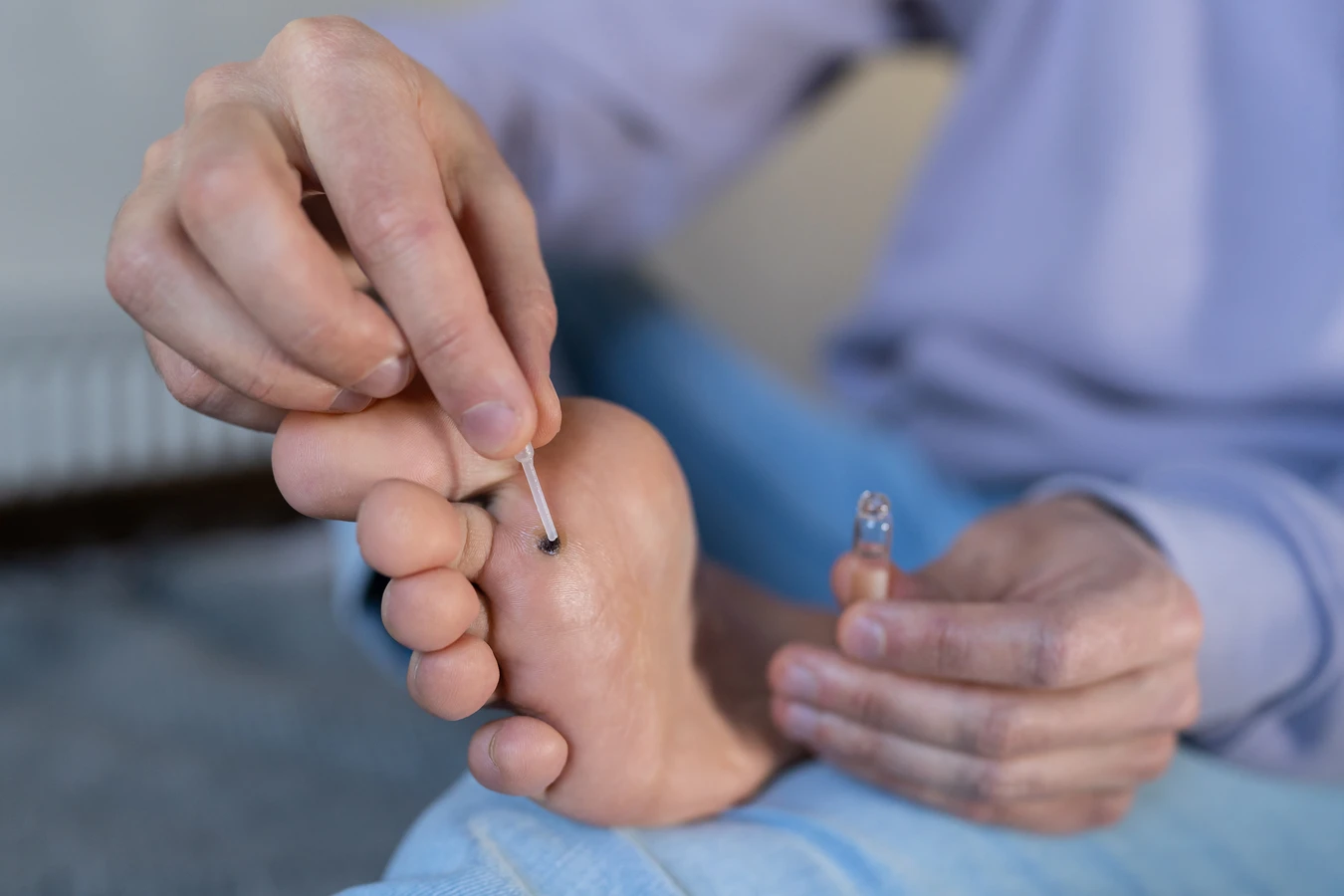
Po ustaleniu, skąd się biorą kurzajki i zrozumieniu ich przyczyn, kluczowe staje się poznanie dostępnych metod leczenia i sposobów zapobiegania ich powstawaniu. Leczenie kurzajek jest zazwyczaj skuteczne, ale może wymagać cierpliwości, ponieważ wirus HPV, choć atakuje skórę, jest odporny i potrafi się ukrywać. Jedną z najczęściej stosowanych metod jest leczenie miejscowe przy użyciu preparatów zawierających kwas salicylowy lub kwas mlekowy. Dostępne są w formie płynów, żeli czy plastrów. Preparaty te działają keratolitycznie, czyli zmiękczają i złuszczają zrogowaciałą warstwę skóry, stopniowo usuwając brodawkę. Ważne jest regularne stosowanie zgodnie z instrukcją i ochrona otaczającej zdrowej skóry.
Inną popularną metodą jest krioterapia, czyli zamrażanie kurzajki za pomocą ciekłego azotu. Zabieg ten wykonuje się zazwyczaj w gabinecie lekarskim. Niska temperatura niszczy zainfekowane komórki wirusa, prowadząc do obumarcia brodawki i jej odpadnięcia. Czasami potrzebne jest kilka sesji krioterapii, aby całkowicie pozbyć się kurzajki. Metoda ta może być bolesna i powodować powstawanie pęcherzy, ale jest zazwyczaj bardzo skuteczna.
W przypadkach opornych na leczenie lub przy rozległych zmianach, lekarz dermatolog może zaproponować inne metody, takie jak elektrokoagulacja (wypalanie kurzajki prądem), laseroterapia, czy nawet leczenie farmakologiczne z użyciem leków o działaniu przeciwwirusowym lub immunomodulującym, które stymulują układ odpornościowy do walki z wirusem. W niektórych sytuacjach, gdy kurzajka jest bardzo duża lub w nietypowym miejscu, może być konieczne jej chirurgiczne wycięcie.
Zapobieganie nawrotom i nowym infekcjom jest równie ważne. Podstawą jest unikanie kontaktu z wirusem HPV. Należy dbać o higienę osobistą, zwłaszcza stóp. W miejscach publicznych, takich jak baseny, sauny czy siłownie, zawsze należy nosić klapki lub inne obuwie ochronne. Ważne jest również, aby nie dotykać istniejących kurzajek i nie drapać ich, aby nie doprowadzić do rozprzestrzeniania się wirusa na inne części ciała. Utrzymywanie silnego układu odpornościowego poprzez zdrową dietę, regularną aktywność fizyczną i odpowiednią ilość snu również może pomóc organizmowi w walce z wirusem. Warto również pamiętać o szybkim leczeniu wszelkich skaleczeń i otarć na skórze, aby zapobiec wnikaniu wirusa.
Czy kurzajki mogą ustąpić samoistnie i jak długo trwa ich leczenie
Pytanie, czy kurzajki mogą ustąpić samoistnie, jest bardzo często zadawane przez osoby borykające się z tym problemem. Odpowiedź brzmi: tak, w wielu przypadkach kurzajki mogą zniknąć samoistnie. Dzieje się tak dzięki naturalnej odpowiedzi immunologicznej organizmu. Układ odpornościowy, rozpoznając obecność wirusa HPV, zaczyna produkować przeciwciała, które mają za zadanie zwalczyć infekcję. Kiedy układ odpornościowy jest wystarczająco silny i skutecznie walczy z wirusem, komórki skóry przestają nieprawidłowo się mnożyć, a kurzajka zaczyna się zmniejszać i ostatecznie znika. Proces ten może trwać od kilku tygodni do nawet kilku lat. Szczególnie u dzieci, układ odpornościowy jest często bardzo aktywny, dlatego spontaniczne ustępowanie kurzajek jest u nich częstsze.
Jednakże, nie można polegać wyłącznie na samoistnym ustąpieniu kurzajek. Po pierwsze, proces ten może być bardzo długotrwały, co dla wielu osób jest nieakceptowalne ze względów estetycznych lub powoduje dyskomfort i ból, zwłaszcza w przypadku brodawek podeszwowych. Po drugie, w czasie, gdy kurzajka jest obecna, istnieje ryzyko jej rozprzestrzenienia się na inne części ciała lub zarażenia innych osób. Dlatego też, mimo możliwości samoistnego ustąpienia, zaleca się podjęcie leczenia, aby przyspieszyć proces gojenia, zminimalizować ryzyko powikłań i zapobiec dalszemu rozprzestrzenianiu się wirusa.
Czas trwania leczenia kurzajek jest bardzo zróżnicowany i zależy od wielu czynników. Kluczowe znaczenie ma wybrana metoda terapeutyczna. Preparaty dostępne bez recepty, takie jak te z kwasem salicylowym, wymagają regularnego stosowania przez kilka tygodni, a czasem nawet miesięcy. Krioterapia może przynieść efekty po jednej lub kilku sesjach, ale czasami potrzeba więcej zabiegów, aby całkowicie usunąć zmianę. Bardziej zaawansowane metody, jak laseroterapia czy elektrokoagulacja, zazwyczaj działają szybciej, ale mogą być kosztowniejsze i wymagać rekonwalescencji. Ważne jest również to, jak organizm reaguje na leczenie – niektóre kurzajki są bardziej oporne na terapie niż inne. Duże znaczenie ma także wielkość i liczba brodawek, a także stan układu odpornościowego pacjenta. Niektóre terapie mogą wywołać reakcję immunologiczną, która pomoże organizmowi zwalczyć wirusa i zapobiec nawrotom, co jest najlepszym scenariuszem długoterminowym.
„`